Indikationen und Zielsetzung des Stressechos
Indikationen sind
- Hochgradiges Vitium ohne Symptome
- Mittelgradiges Vitium mit Symptomen
- Low-Flow-Kondition
Ziel ist die Identifizierung der Patienten, die von einer Intervention profitieren
- durch Verifizierung der Schweregradigkeit
- durch Detektion der Symptome
- durch Detektion von hämodynamischen oder morphologischen Auswirkungen
Protokolle
Zu folgenden Zeitpunkten der Stressechountersuchung sollten Bilder aquiriert werden:
- Laufband: zu Beginn und sofort nach Belastung.
- Liegerad: zu Beginn, bei niedriger und bei maximaler Auslastung
Dobutamin sollte zur Evaluation der Mitralinsuffizienz nicht verwendet werden, es sei denn man vermutet eine ischämieinduizerte MR.
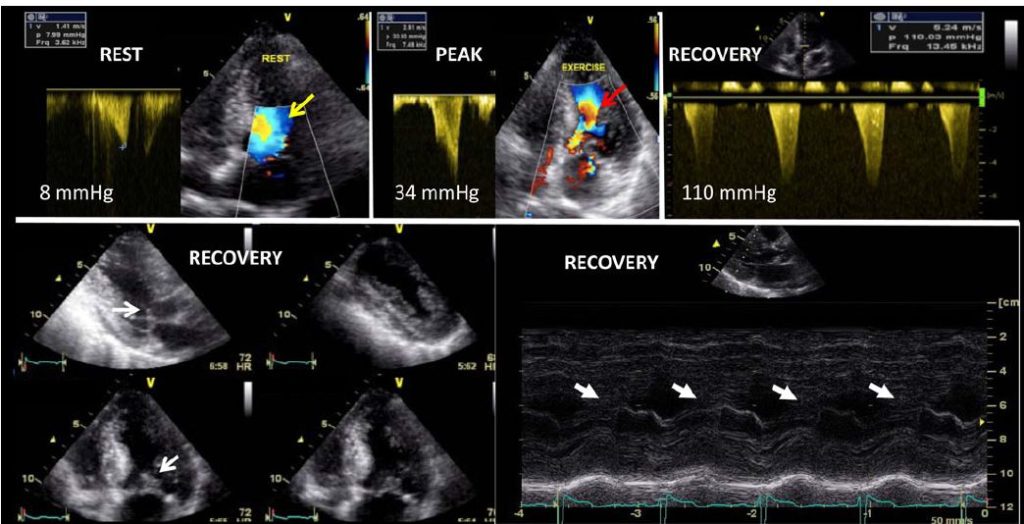
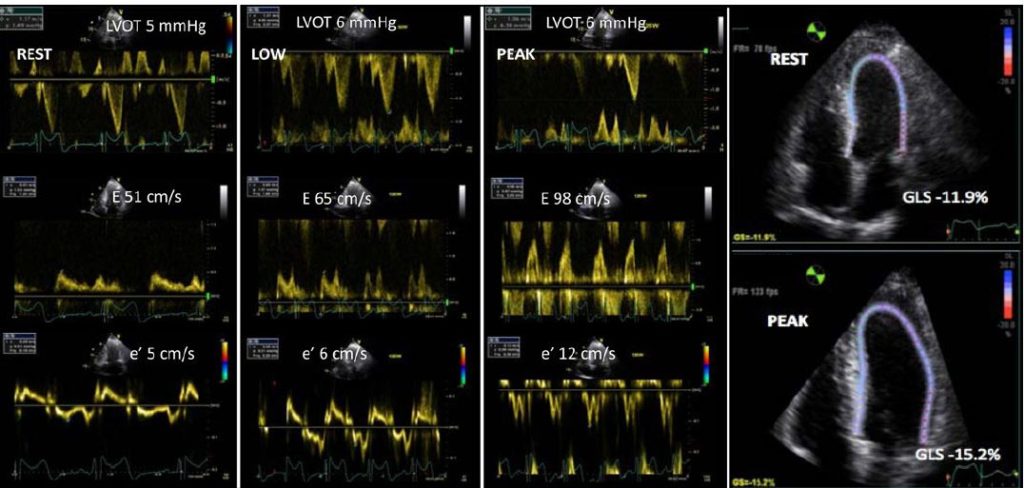
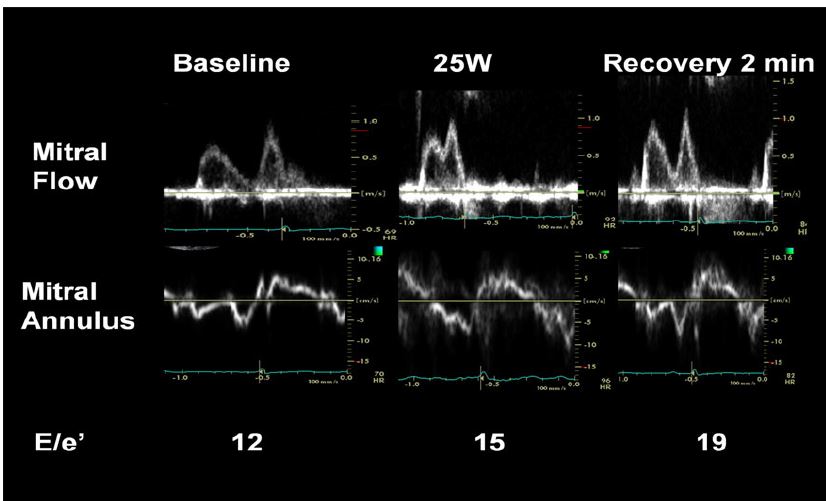
Beispiel eines Stressechos bei Mitralinsuffizienz
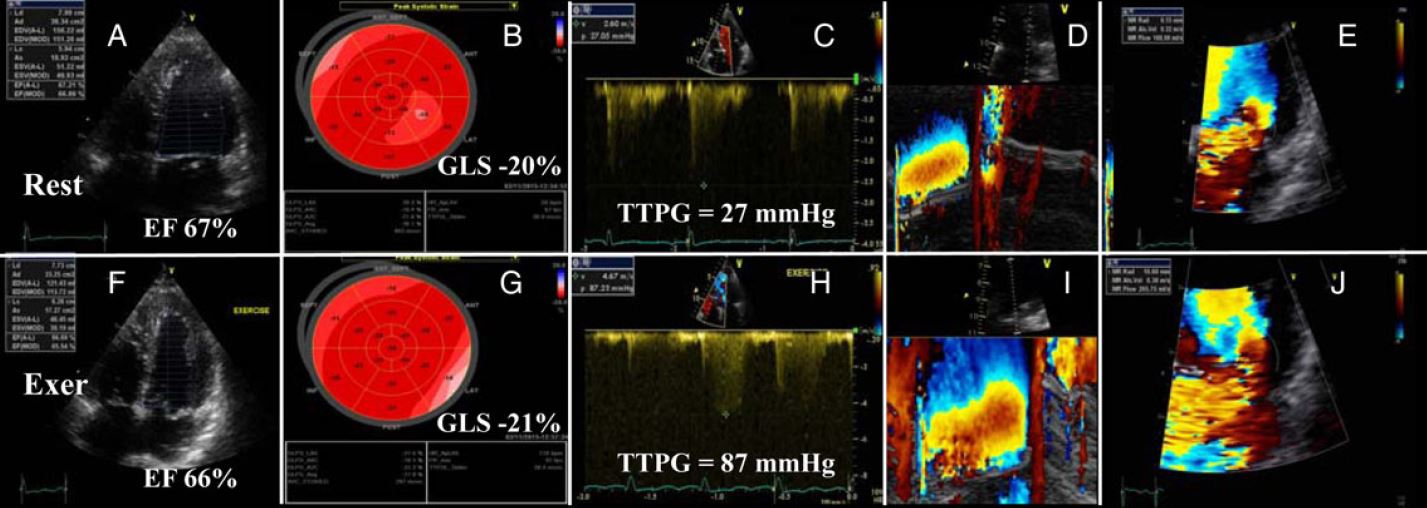
- kaum Zunahme der EF und der GLS als Zeichen einer fehlenden kontraktilen Reserve.
- dadurch Zunahme der MI und des TTPG.
Beurteilung
Bei der hochgradigen, aber asymptomatischen MR ist das Stressecho als positiv zu werten:
- wenn unter dem Test Symptome auftreten
- wenn der sPAP signifikant steigt
- bei fehlender kontraktilen Reserve.
Bei primärer MR zeigen folgende Parameter eine eingeschränkte Prognose an:
- Zunahme des Schweregrads (evaluiert über VC und PISA)
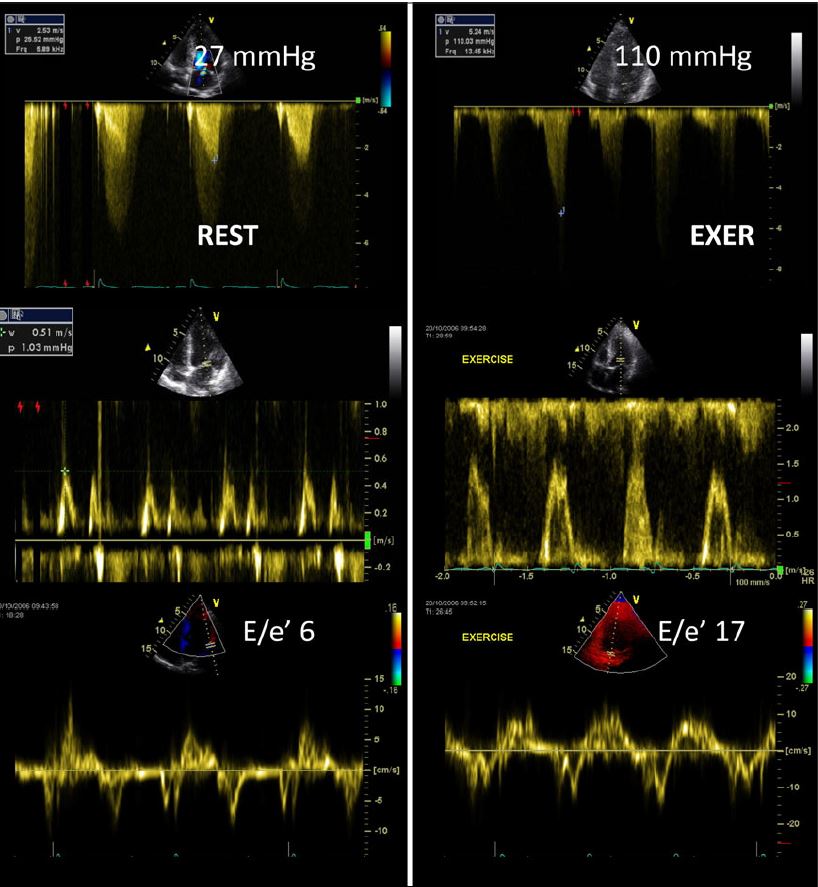
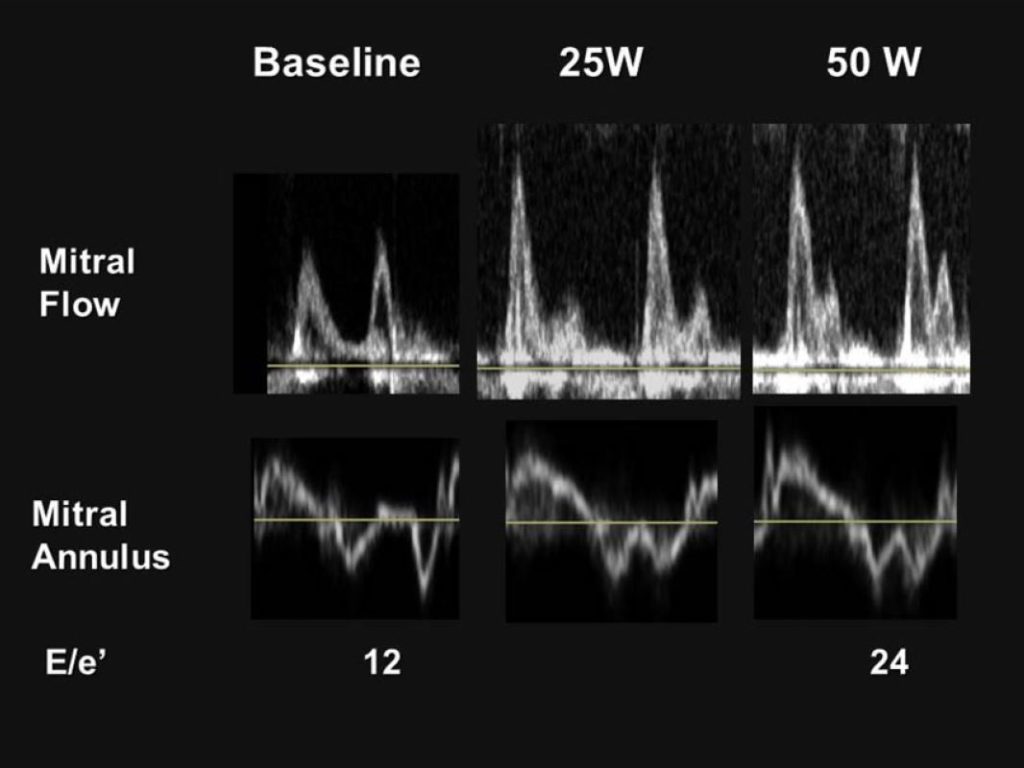
- sPAP > 60 mmG (sollte im Protokoll nach Stress zuerst erhoben werden)
- Verminderte kontraktile Reserve (Weniger als 5% Zunahme der EF, weniger als 2% Zunahme der GLS)
- TAPSE < 19 mm
Eine Abnahme des Schweregrads der sekundären MR unter Belastung bei erhaltener kontraktiler Reserve ist mit einer verbesserten Prognose assoziiert.
Therapieleitlinien
Nach den Leitlinien sollte bei Indikation zur Bypass-OP eine mittelgradige MR bei Symptomatik und Zunahme des PH unter Stress mitoperiert werden (Klasse IIa).
Eine primäre MR sollte bei einem sPAP über 60 mmHG nur in Ausnahmefälle operiert werden (Klasse IIb).
Literatur:
Lancellotti P, Pellikka P, Budts W, Chaudhry F, Donal E, Dulgheru R, Edvardsen T, Garbi M, Ha J-W, Kane G, Kreeger J, Mertens L, Pibarot P, Picano E, Ryan T, Tsutsui J and Varga A (2016) The clinical use of stress echocardiography in non-ischaemic heart disease: recommendations from the European Association of Cardiovascular Imaging and the American Society of Echocardiography. European heart journal cardiovascular Imaging 11: 1191–1229. 2016-Nicht-ischämisches-Stressecho