OP-Indikation bei hochgradiger Aortenstenose
Bei symptomatischen Patienten sollte zunächst geprüft werden, ob es Komorbiditäten oder Bedingungen gibt, die dazu führen, dass ein Eingriff keinen Vorteil für den Patient bringt. Ist dies nicht der Fall, muss das OP-Risiko abgeschätzt werden. Wenn dieses nicht hoch ist, sollte ein chirurgischer Klappenersatz erfolgen. Bei erhöhtem OP-Risiko sollte sollte im Herz-Team OP gegenüber TAVI abgewogen werden.
Bei asymptomatischen Patienten ist eine OP indiziert, wenn die EF unter 50% ist. Bei einer EF ab 50% sollte bei körperlich aktiven Patienten ein Belastungstest erfolgen. Kommt es dabei zu Symptomen oder einem Blutdruckabfall, sollte ebenfalls ein Eingriff erwogen werden. Bei körperlich nicht aktiven Patienten ist das OP-Risiko für die OP-Indikation entscheidend. Bei erhöhtem Risiko sollte bei diesen Patienten ein konservatives Procedere erwogen werden.
Pneumokokken
Erkrankungen: Ambulant erworbene Pneumonie, Meningitis, Otitis
Erhöhtes Risiko bei Abwehrschwäche
Erregernachweis aus Blut, Sputum bzw. Bronchialsekret
Pneumokokken-Antigen aus Blut, Sputum, Urin
Antibiotika: Penicillin G, Cephalosporin der 3. Generation, Flurchinolone
Impfung: Pneumovax = Totimpfstoff
Einführung in Untersuchungen
Jeder Assistent sollte zu Beginn den wichtigsten aufklärungsbedürftigen Untersuchungen zumindest einmal beiwohnen, um zu wissen, von was er spricht. Dafür wird ein Laufzettel verteilt. Geplante eher seltene Untersuchungen werden jeden Tag angekündigt, so dass jeder die Chance hat, sich rechtzeitig anzumelden. Pro Untersuchung sollte immer nur ein Assistenzarzt anwesend sein.
- Kardioversion
- TEE
- Coronarangiographie
- Stentimplantation
- Druckdrahtmessung
- Rotablation
- Schrittmacher-Anlage
- CRT-Anlage
- ICD-Anlage
- Pleurapunktion
- Perikardpunktion und -drainage
- Rechtsherzkatheter
- PVI
- Isthmusablation
- EPU
- Stressechokardiographie
- Kontrastmittelecho
- MRT
- CT
- Aszites-Punktion
- ZVK-Anlage
- Mitraclip-Implantation
- Triclip-Implantation
- Bypass-OP
- Klappen-OP
- TAVI
- PFO-Okkluder
- Vorhofohr-Okkluder
- Intubation
- Tracheotomie-Anlage
- ECMO-Anlage
- Trachealpunktion
- Myokardbiopsie
- Pleuradrainage
Aufklärung für eine Kardioversion
Was wird gemacht?
Behandlung der Herzrhythmusstörung mit Kardioversion
Alternativen
Medikamente,
Katheter-Ablation
Durchführung
Kurznarkose
Blutverdünnung ist Voraussetzung
2 Elektroden werden auf Brustwand geklebt
Kurzer Stromstoß
Manchmal mehrere Versuche
Es darf kein Blutgerinnsel im Herz sein, deshalb vorher entweder TEE oder 4 Wochen Blutverdünnung.
Komplikationen
Muskelkater
Asystolie
Hautreaktionen
Herzrhythmusstörungen
Akute Herzschwäche
Intubation
Embolie (Schlaganfall, Herzinfarkt)
HIT II bei Heparin
Allergie und allergischer Schock
Erfolgsaussichten
Keine Garantie
Ggf. Wiederholung
Je länger die Erkrankung besteht, desto geringer die Erfolgsaussichten
Vor der Behandlung
Blutuntersuchung: Kalium, Schilddrüse
6h nüchtern für feste Nahrung
2h nüchtern für Flüssigkeit
Blutverdünner ganz normal nehmen
Nach der Behandlung
rasch aufstehen
relativ schnell etwas trinken
nach 2 h essen
blutverdünnende Medikamente unbedingt in den folgenden 4 Wochen einnehmen, um Schlaganfälle zu verhindern
Am Tag nach der Untersuchung EKG
Bei Beschwerden sofort bescheid geben
Entlassung am Folgetag
NEU: Wöchentliche Fortbildungsreihe heute 14:00 Uhr
Thema: NT-proBNP als diagnstischer Marker, Referent: Dr. *
Im Besprechungsraum im 10. Stock vor der Station 10A
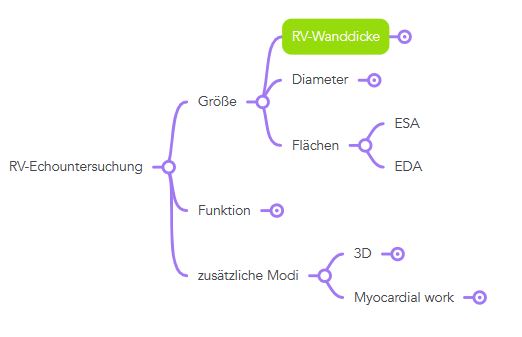
Exzentrizitäts-Index
Der Exzentrizitätsindex wird in der Parasternalen kurzen Achse in Höhe des LV bestimmt. Er ist der Quotient aus dem LV-Diameter x parallel zum Septum und dem LV-Diameter y senkrecht zum Septum.
Normwert x/y < 1,1
Bei einer RV-Volumenbelastung ist dieser Quotient in der Diastole, nicht aber in der Systole erhöht.
Bei einer RV-Druckbelastung ist dieser Quotient in der Systole erhöht.
Cosyns B and Lancellotti P (2016). Cosyns, B; Lancellotti, P The EACVI echo handbook. Oxford University Press. Oxford.