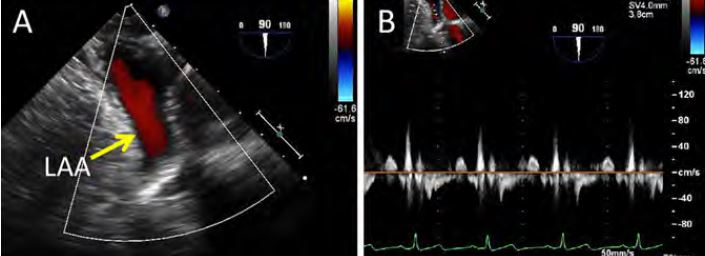
Das Vorhofohr ist die häufigste Lokalisation von Thromben im Vorhof. Die Sensitivität und Spezifität zur Diagnostik solcher Thromben mittels TEE beträgt bis zu 99%. Vor allem kleine Thromben unter 2mm können übersehen werden.
Der LAA ist kontraktil und besitzt trabekularisierte Musculi pectinati.
Die Form des LA ist verschieden und kann sich durch verschiedene Krankheiten auch ändern.
Die seröse Perikardfalte zwischen LAA und LUPV wird auch Marschallband genannt.
Die LA-Wand ist muskulär mit unterschiedlicher Dicke. Anterolateral ist die Wand deutlich verdünnt. Eine Verdickung der Wände kann durch Vegetationen und Thromben entstehen. Auch ein MV-Annulus-Verkalkung kann sich an der angrenzenden Wand fortsetzen.
Beim PW-Doppler des LAA werden die Ausflussgeschwindigkeiten gemessen. Bei Geschwindigkeiten über 0,4 cm/s besteht eine gute Chance, dass nach KV der SR erhalten bleibt. Geschwindigkeiten unter 0,2 m/s sind assoziiert mit Thromben. Dabei sollte das Sample-Volume 1 bis 2 cm Abstand vom Eingang haben.
LA-Volumen wegen des Nahfelds schwierig. Grösse wird eher unterschätzt. Am besten in AV-LAX von der Sektorspitze bis zur posterioren Aortenwand. Keine Normwerte.
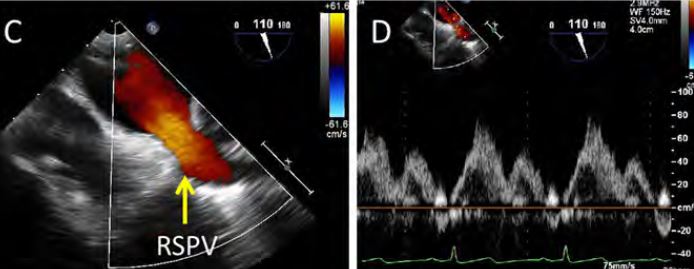
Die Doppler-Evaluation der Pulmonalvenen kann die PV-Stenose aufdecken und dient der Erkennung der hochgradigen Mitralklappen-Insuffizienz. Hier wird an der Darstellung der rechten oberen PV im bicommisuralen Blick gezeigt.